Матка
I
Матка
Матка (uterus, metra) — непарный мышечный полый орган, в котором происходят имплантация и развитие зародыша; расположен в полости малого таза женщины.
Органогенез
Развитие М. во внутриутробном периоде начинается при длине плода около 65 мм, когда сливаются нижние отделы парамезонефральных (мюллеровых) протоков. В это время М. двурогая, в дальнейшем она становится седловидной. Изгиб в области дна М. к моменту рождения постепенно уменьшается. Разделение М. на тело и шейку происходит в конце 16-й недели внутриутробной жизни. Длина М. во время внутриутробного развития увеличивается примерно в 4 раза, при этом в связи с различными темпами роста тело М. увеличивается в 6 раз, шейка — в 3 раза. В течение всего периода внутриутробного развития размеры шейки М. преобладают над размерами ее тела. При сроке беременности 8 мес. соотношение длины тела и шейки М. плода составляют примерно 1:3.
Длина М. новорожденной девочки — в среднем 4,2 см, соотношение длины тела и шейки М. — 1:2,5, масса 3—6 г. Тело М. чечевицеобразное, дно слегка седловидное; она располагается в брюшной полости, область наружного маточного зева находится примерно на уровне диагональной коньюгаты — линии, соединяющей нижний край лобкового симфиза и наиболее выдающуюся точку мыса крестца. В течение первого года жизни размеры М. уменьшаются, соотношение длины тела и шейки М. в возрасте 1 года — 1: 1.
В возрасте 3 лет М. опускается в малый таз, при этом дно ее находится на уровне входа в малый таз. В 9—10 лет размеры М. такие же, как у новорожденной девочки, масса М. составляет в среднем 4,2 г, соотношение длины тела и шейки М. — 2:1. В периоде полового созревания размеры М. быстро увеличиваются, между шейкой и телом М. образуется угол, открытый кпереди. В 12 лет масса М. равна 7 г, в 16—18 лет — 25 г. Соотношение длины тела и шейки М. в 12 лет — 1,5:1, в 15 лет — 3:1 (как у нерожавшей женщины репродуктивного возраста). На рис. 1 представлены изменения соотношения длины тела и шейки М. в различные периоды онтогенеза.
Масса М. молодой нерожавшей женщины составляет в среднем 46 г, рожавшей женщины 50 г. Размеры М., по данным ультразвукового исследования, у женщин репродуктивного возраста: длина 6,7 ± 0,06 (5,5—8,3) см, ширина 5,1 ± 0,03 (4,6—6,2) см, переднезадний размер 3,6 ± 0,03 (2,8—4,2) см. В скобках указаны варианты размеров М., зависящие прежде всего от числа беременностей и родов.
В периоде постменопаузы начинается постепенное уменьшение размеров М. Наиболее интенсивен этот процесс в первый год после прекращения менструаций. К 80 годам длина М. — в среднем 4,3 см, ширина — 3,2 см, переднезадний размер — 2,1 см. Уменьшение размеров М., обусловленное физиологической гипоэстрогенией, происходит за счет атрофии слизистой оболочки М., замещения мышечной ткани фиброзной и склерозирования сосудов. Угол между телом и шейкой М. исчезает, и вследствие атрофических изменений в связочном аппарате, поддерживающем М., она отклоняется кзади.
Анатомия
Матка (рис. 2) у женщин детородного возраста имеет грушевидную форму, уплощенную в переднезаднем направлении. Тело М. — верхняя, наиболее массивная ее часть — суживается книзу и переходит в шейку М., имеющую коническую форму у девочек и девушек, цилиндрическую — у взрослых женщин. Шейку М. подразделяют на две части: надвлагалищную (расположенную выше прикрепления свода влагалища) и влагалищную (выступающую во влагалище). Место перехода тела М. в шейку сужено и носит название перешейка М. Верхнюю часть тела М. (выше впадения в нее маточных труб) именуют дном матки.
Полость М. на фронтальном разрезе имеет форму треугольника, в верхних углах которого расположены отверстия маточных труб. Полость М. переходит в канал шейки матки, суженное место перехода называют внутренним маточным зевом. Канал шейки матки открывается во Влагалище отверстием матки (наружный маточный зев). У нерожавших наружный маточный зев имеет поперечно-овальную форму. У рожавших — форму поперечной щели. Отверстие М. ограничено передней и задней губами.
Стенка М. состоит из трех оболочек: слизистой (эндометрий), мышечной (миометрий) и серозрой (периметрии). Толщина и структура слизистой оболочки тела М. зависят от фазы менструального цикла. В ее строме находятся простые трубчатые железы. Различают базальный и функциональный (поверхностный) слои слизистой оболочки тела М. В базальном слое, прилегающем к мышечной оболочке, находятся нижние отделы желез. Циклические изменения в базальном слое в течение менструального цикла практически не происходят: во время менструации он не отторгается. Эпителий желез базального слоя слизистой оболочки тела М. является источником регенерации ее функционального слоя, отторгающегося во время менструации. В функциональном слое имеются рецепторы гормонов яичников, под влиянием которых в нем происходят циклические пролиферативные и секреторные изменения в течение менструального цикла (Менструальный цикл).
Слизистая оболочка перешейка М. сходна по строению со слизистой оболочкой ее тела, но отсутствует четкое разделение на базальный и функциональный слои. Во время менструации отторгается только поверхностный эпителий перешейка. Слизистая оболочка канала шейки М. образует одну продольную складку и отходящие от нее под острым углом пальмовидные складки, которые соприкасаются друг с другом. Эти складки способствуют скоплению слизи в канале шейки М., что препятствует проникновению в полость М. содержимого влагалища. Железы слизистой оболочки канала шейки М. — ветвящиеся, продуцируют слизистый секрет, состав которого меняется в течение менструального цикла. В области наружного маточного зева однослойный цилиндрический эпителий переходит в многослойный плоский, покрывающий влагалищную часть шейки матки.
Мышечная оболочка М. состоит из трех слоев гладких мышечных клеток: внутреннего и наружного косопродольных (мышечные пучки которых перекрещиваются) и среднего циркулярного, богатого сосудами. В области перешейка М., наружного маточного зева и маточных отверстий труб мышечные клетки, располагаясь циркулярно, образуют подобие сфинктеров. Во время беременности гладкие мышечные клетки мышечной оболочки М. гипертрофируются, увеличивается как их длина (с 50 до 500 мкм), так и количество: объем М. возрастает, изменяется ее форма (она становится округло-овальной). После родов размеры и форма М. возвращаются к исходным.
Серозная оболочка М., представляющая собой листок брюшины, покрывает большую поверхность М., не покрыты брюшиной только часть передней и боковые поверхности надвлагалищной части шейки М. Вокруг шейки М., особенно по бокам, между листками брюшины, образующей серозную оболочку М., имеется скопление жировой клетчатки — параметрий.
Матка расположена как бы в геометрическом центре малого таза (рис. 3), несколько ближе к его передней стенке между мочевым пузырем и прямой кишкой; соответственно различают пузырную и кишечную поверхности М. В норме продольная ось М. ориентирована вдоль оси таза. Дно М. при ненаполненном мочевом пузыре в большинстве случаев наклонено кпереди, а пузырная поверхность М. обращена вперед и вниз (такое положение М. называют антеверсией); тело М. по отношению к шейке чаще находится под тупым открытым кпереди углом (антефлексия). Реже М. наклонена кзади (ретроверсия), при этом возможно образование открытого кзади угла между телом и шейкой М. (ретрофлексия).
Нормальное положение М. обеспечивают подвешивающий, фиксирующий и поддерживающий аппараты. К подвешивающему аппарату относят широкие, кардинальные и круглые связки М., а также крестцово-маточные связки. Широкие связки матки являются дупликатурой брюшины, которая тянется от левого и правого краев М. в поперечном направлении до боковых стенок таза; часть этих связок, непосредственно прилегающую к М., называют ее брыжейкой. Кардинальные связки матки — фасциальные утолщения с небольшим количеством пучков гладких мышечных клеток — расположены в основании широких связок М. Круглые связки матки — плоские соединительнотканные тяжи, содержащие нервы, кровеносные и лимфатические сосуды; отходят от верхних углов тела М. кпереди от маточных труб, тянутся вперед, латерально и вверх к внутреннему отверстию пахового канала, затем, минуя канал, выходят через его наружное отверстие и разветвляются в клетчатке лобка и больших половых губ. Крестцово-маточные связки — покрытые брюшиной соединительнотканные тяжи, которые начинаются от задней поверхности шейки М. и тянутся в толще прямокишечно-маточных складок, содержащих одноименные мышцы, к прямой кишке и крестцу; притягивая шейку М. назад, они способствуют наклону тела М. вперед и небольшому подъему ее кверху.
Фиксирующий (закрепляющий) аппарат М. образуют так называемые зоны уплотнения, составляющие основу связок и тесно соединенные с фасциями таза и адвентициальными влагалищами тазовых органов. К зонам уплотнения относят переднюю часть пузырно-маточных связок и плотные тяжи лобково-пузырных, основу кардинальных связок М. и крестцово-маточных связок. Натянутые в области перешейка М. зоны уплотнения охватывают также мочевой пузырь (спереди) и прямую кишку (сзади). Поддерживающий аппарат М. включает диафрагму таза и его клетчатку.
Кровоснабжение матки в основном осуществляется маточными артериями (ветвями внутренних подвздошных артерий), а также яичниковыми артериями (ветвями брюшной части аорты). Кроме того, дно М. кровоснабжается тонкими ветвями артерий круглых связок М., которые отходят от нижних надчревных артерий. Эндометрий снабжает кровью артериолы, берущие начало в миометрий: базальный слой — короткие (базальные) артериолы, функциональный слой — спирально изогнутые (спиральные) артериолы. В фолликулярной фазе менструального цикла одновременно с ростом эндометрия образуются дополнительные витки спиральных артериол. Спиральные артериолы заканчиваются многочисленными капиллярами.
Венозная кровь отводится из М. по венам, которые вблизи ее краев образуют сплетение, окружающее маточные артерии и их ветви (венозное маточное сплетение). Число вен в функциональном слое эндометрия и их диаметр увеличиваются по мере его роста, особенно в лютеиновую фазу менструального цикла.
Лимфа от шейки и тела М. оттекает во внутренние и общие подвздошные лимфатические узлы, от тела М. — также в поясничные и крестцовые. От дна М. лимфа собирается не только в перечисленные выше, но и в глубокие паховые лимфатические узлы.
Иннервация М. осуществляется вегетативной нервной системой: симпатические волокна идут к ней от нижнего подчревного (тазового) сплетения, от поясничных и крестцовых узлов симпатических стволов; парасимпатические — от внутренностных тазовых нервов. Чувствительную иннервацию М. обеспечивают периферические отростки ложных однополюсных клеток спинномозговых узлов (нижних грудных, поясничных и крестцовых), которые идут от интерорецепторов М. в составе вегетативных нервных волокон в соответствующие отделы спинного и головного мозга.
Физиология
Основной функцией М. является детородная (генеративная). Она слагается из четырех основных компонентов; подготовки М. к восприятию и имплантации зародыша; создания оптимальных условий для его роста и развития после имплантации; защиты плодного яйца; рождения плода и элементов плодного яйца по окончании физиологического срока беременности.
Циклические изменения слизистой оболочки М. являются необходимым условием подготовки М. к восприятию и развитию зародыша. Если оплодотворение созревшей яйцеклетки не произошло, функциональный слой слизистой оболочки М. отторгается, что сопровождается кровянистыми выделениями из половых путей (менструация). В случае оплодотворения зародыш через маточную трубу поступает в полость М., где в результате физиологических изменений слизистой оболочки созданы благоприятные условия для его имплантации и дальнейшего развития.
Слизистая оболочка М. во время беременности (Беременность) превращается в толстую и сочную отпадающую (децидуальную) оболочку. Клетки компактного слоя отпадающей оболочки богаты гликогеном и обладают фагоцитарными свойствами; на первых этапах беременности они обеспечивают питание зародыша. Отпадающая оболочка принимает участие в формировании плаценты (Плацента).
Матка как мощный мышечный орган постоянно находится в состоянии тонуса. В процессе развития беременности по мере растяжения М. возможны колебания ее тонуса, обычно не сопровождающиеся значительными сокращениями мускулатуры. Значительное повышение тонуса М. наблюдается незадолго до родов. Сокращение мускулатуры М. происходит при половом акте, наличии подслизистых узлов миомы матки, полипов эндометрия.
Методы исследования
При сборе анамнеза выясняют данные, касающиеся менструального цикла, детородной функции. Обращают внимание на жалобы: боли в низу живота или пояснично-крестцовой области, Маточные кровотечения, Бели, Бесплодие и др. Состояние М. определяют путем осмотра ее шейки с помощью влагалищных зеркал, внутреннего влагалищного, влагалищнобрюшностеночного, прямокишечно-брюшностеночного исследований (см. Гинекологическое обследование). По показаниям применяют зондирование матки (исследование цервикального канала и полости М. с помощью специального маточного зонда), диагностическое Выскабливание слизистой оболочки М., биопсию (Биопсия), лапароскопию (Лапароскопия) (очень редко ее разновидность — кульдоскопию). С целью выявления заболеваний шейки М. используют кольпоскопию (Кольпоскопия), которую иногда дополняют цервикоскопией — осмотром канала шейки М., для диагностики внутриматочной патологии наиболее широкое распространение получила Гистероскопия. Оценить функциональное состояние матки и яичников помогают тесты функциональной диагностики (см. Гинекологическое обследование).
Ультразвуковые методы исследования (см. Ультразвуковая диагностика, в акушерстве и гинекологии) используют для определения размеров и положения М., выявления ее патологических изменений. Эти методы не инвазивны, высоко информативны и не имеют противопоказаний. Широкое внедрение их в клиническую практику сократило область применения такого рентгенологического метода, как Метросальпингография: она используется чаще для уточнения проходимости маточных труб, диагностики пороков развития М. и аденомиоза.
Рентгеноконтрастные методы исследования кровеносных сосудов М. (внутриматочная флебография, селективная ангиография) применяют главным образом в онкологической практике. С целью диагностики опухолей М. иногда проводят радионуклидное исследование с помощью 32Р (см. Радионуклидная диагностика). Для исследования лимфатических сосудов М. и регионарных лимфатических узлов выполняют радионуклидную или прямую контрастную лимфографию (Лимфография).
Исследование М. во время беременности и родов — см. Акушерское обследование.
Патология
Пороки развития матки разнообразны (рис. 4). Отсутствие (аплазия) матки выявляется обычно в период полового созревания в связи с отсутствием менструаций. В этом случае при влагалищнобрюшностеночном и прямокишечно-брюшностеночном исследованиях М. не определяется или на ее месте пальпируется небольшой тяж цилиндрической формы.
Удвоение М. характеризуется наличием двух обособленных маток, каждая из которых, как правило, соединяется с соответствующей частью раздвоенного влагалища. Одно из влагалищ может быть замкнутым, и в нем скапливается менструальная кровь (гематокольпос); одна из М. может не иметь сообщения с влагалищем, в результате чего М. наполняется менструальной кровью (гематометра). В этих случаях возникают циклические боли в низу живота. Могут наблюдаться и другие пороки развития двойной М.: асимметричное развитие маток, полное или частичное отсутствие полости в одной или обеих матках, отсутствие канала шейки в одной из маток.
Двурогая М. представляет собой два разделенных или слившихся рога (при слиянии рогов в области дна М. образуется седловидная матка). Двурогая М. может иметь одну или две шейки. Половины двурогой М. могут быть асимметричными. При удовлетворительном развитии одного рога и резко выраженном рудиментарном состоянии другого образуется однорогая М. Полость М. может быть разделена перегородкой целиком или частично.
При наличии двух правильно развитых М. в каждой из них могут совершаться циклические изменения, наступить беременность, завершающаяся нормальными родами. При имплантации оплодотворенной яйцеклетки в рудиментарном роге может наступить его разрыв (особенно если беременность своевременно не установлена), сопровождающийся внутрибрюшным кровотечением.
Для диагностики и уточнения характера порока развития М. применяют ультразвуковое сканирование, рентгенологическое исследование, в т.ч. в условиях Пневмоперитонеума, лапароскопию и гистероскопию. Лечение пороков развития М. при показаниях (гематометра, бесплодие) в основном оперативное. Прогноз зависит от вида порока.
Недоразвитие правильно сформированной матки (гипоплазия) чаще связано с нарушением регулирующей функции гипоталамо-гипофизарной системы, приводящим к снижению гормональной функции яичников — вторичному Гипогонадизму. Гипоплазия М. нередко бывает одним из проявлений общего инфантилизма. Недоразвитая М. из-за слабости ее связочного аппарата обычно имеет неправильное положение (нередко она чрезмерно загнута кпереди, угол между ее телом и шейкой острый — гиперантефлексия). Шейка недоразвитой М. конической формы, маточные трубы часто удлинены и извиты. В периоде половой зрелости часто отмечаются Аменорея, олигоменорея (интервал между менструациями более 35 дней), бесплодие. В случае наступления беременности нередко возникают самопроизвольный Аборт или Преждевременные роды. Лечение включает физиотерапевтические методы, лечебную гимнастику, массаж М., применение гормональных препаратов. Прогноз при своевременном лечении благоприятный.
Аномалии положения матки. Нередко наблюдается смещение М. вниз по направлению к влагалищу — опущение или выпадение матки (см. Выпадение матки). В последовом периоде (см. Роды) и раннем послеродовом периоде (Послеродовой период), а также при некоторых опухолях М. возможен Выворот матки. Кроме того, отмечаются смещение М. вверх (элевация), изменение ее позиции (положения по отношению к геометрической оси малого таза) и наклонения тела, усиление или изменения перегиба между телом и шейкой М. По отношению к геометрическому центру малого таза М. может быть сдвинута кпереди — антепозиция (рис. 5, б), кзади — ретропозиция (рис. 5, в), вправо — декстропозиция, влево — синистропозиция. Тело М. обычно наклонено кпереди (антеверсия), но возможно ее наклонение кзади (ретроверсия), в правую или левую сторону (соответственно декстроверсия или синистроверсия). Значительный перегиб между телом и шейкой М., находящейся в положении антеверсии, при котором угол между ними острый, называют гиперантефлексией (рис. 5, г). Иногда отмечается ретрофлексия — перегиб матки, при котором угол между ее телом и шейкой открыт кзади. Сочетание ретрофлексии с ретроверсией называют ретро-девиацией (рис. 5, д). Элевация М., изменения позиции, наклонения тела и перегиба М. могут являться вариантом развития или следствием разнообразных патологических процессов (воспалительных, опухолевых и др.) матки и других органов малого таза; самостоятельного клинического значения они, как правило, не имеют. Жалобы могут отсутствовать, иногда наблюдаются боли, нарушение менструального цикла, бели, расстройства мочеиспускания, запоры. Эти симптомы в основном определяются заболеванием, вызвавшим смещение матки.
Неправильное положение М. распознают при гинекологическом исследовании, которое следует проводить после опорожнения мочевого пузыря и кишечника. В случае выявления аномалии положения М. необходимо обследование для выявления причины смещения М. Лечение направлено главным образом на основное заболевание.
Повреждения. Ушибы М. чаще наблюдаются у беременных при падении, ушибе живота, поднятии тяжестей и могут привести к самопроизвольному аборту или преждевременным родам. Разрывы шейки и тела М., травматический некроз шейки чаще возникают при патологическом течении родов (Роды). Шеечно-влагалищные свищи могут быть следствием родовой травмы и перфорации матки во время аборта. При несостоятельном рубце на М. (после кесарева сечения, удаления миоматозного узла, перфорации матки) может произойти разрыв М. по рубцу во время последующей беременности и родов (признаки несостоятельности рубца стенки матки — см. Кесарево сечение). Брюшно-маточный свищ (сообщение между полостью М. и передней брюшной стенкой) может образоваться после кесарева сечения и других операций со вскрытием полости М. при заживлении раны вторичным натяжением. Лечение оперативное.
Перфорация (прободение) М. может произойти при криминальном, реже медицинском аборте в случае нарушения его техники либо вследствие морфологических изменений стенки М. (послеоперационный рубец, рак, хориокарцинома); иногда она возникает при использовании внутриматочных контрацептивов (см. Контрацепция). Перфорация М., как правило, сопровождается симптомами, характерными для внутрибрюшного кровотечения (учащение пульса, бледность кожи, падение АД, скопление крови в нижних отделах брюшной полости, выявляемой перкуторно или при пункции задней части свода влагалища). В дальнейшем возможно развитие ограниченного или разлитого Перитонита. При повреждении других органов (мочевого пузыря, прямой кишки) может возникать резкая боль, иногда развивается шок. Как правило, лечение оперативное: лапаротомия с ушиванием прободного отверстия, иногда надвлагалищная ампутация и даже экстирпация М. При перфорации М. расширителем канала шейки матки или маточным зондом и отсутствии симптомов внутрибрюшного кровотечения, повреждения мочевого пузыря, кишечника операции можно избежать; за больной в этом случае устанавливают тщательное наблюдение. Появление симптомов раздражения брюшины, внутрибрюшного кровотечения является показанием к лапаротомии. Прогноз при изолированной перфорации М. и своевременном лечении, как правило, благоприятный, при повреждении мочевого пузыря, кишечника и развитии перитонита — серьезный.
Химические и термические повреждения М. наблюдаются редко; они могут быть следствием неосторожного применения с лечебной целью горячих растворов, а также различных химических агентов (например, хлорида цинка, азотной кислоты, формалина, нитрата серебра). Химические повреждения возможны при криминальных абортах, когда в полость М. вводят различные химические вещества; эти повреждения, как правило, сопровождаются инфицированием М. с развитием Эндомиометрита, а затем Сепсиса. В остром периоде при химических и термических повреждениях М. преобладают симптомы эндомиометрита и интоксикации (повышение температуры тела, боли в низу живота, иногда маточное кровотечение вследствие некротических изменений слизистой оболочки М.), а в случае инфицирования — симптомы перитонита и сепсиса. Лечение включает дезинтоксикационную, противовоспалительную терапию, мероприятия, направленные на нормализацию водно-солевого обмена. При обширных некротических изменениях М. с явлениями перитонита показано оперативное вмешательство — экстирпация М. с дренированием брюшной полости. После химических и термических повреждений могут образоваться рубцы, приводящие к заращению (атрезии) канала шейки М. и внутриматочным сращениям (синехиям).
Инородные тела — это главным образом оставшиеся в полости М. различные предметы, введенные с целью прерывания беременности, контрацепции, реже при мастурбации (см. Инородные тела, влагалища и матки).
Заболевания. Расстройства функции М. проявляются различными нарушениями менструального цикла, связанным с этим Бесплодием, невынашиванием беременности (Невынашивание беременности). Одной из частых причин невынашивания беременности является анатомическая и (или) функциональная несостоятельность перешейка и шейки матки (см. Истмико-цервикальная недостаточность).
Сужение и заращение (атрезия) канала шейки М. и внутреннего маточного зева чаще являются следствием нарушения техники расширения канала шейки М. во время различных операций и чрезмерно глубокого выскабливания слизистой оболочки. Атрезия канала шейки М. или внутреннего маточного зева приводит к скоплению менструальной крови в матке (гематометра) и так называемой посттравматической аменорее. При этом появляются боли в низу живота и в области крестца, особенно в дни ожидаемой менструации. Диагноз устанавливают при зондировании канала шейки М. Лечение — бужирование канала шейки М.
Выскабливание слизистой оболочки М. после абортов и родов, чаще повторное, может приводить (так же как химические и термические повреждения эндометрия) к образованию внутриматочных синехий, аменорее и бесплодию (синдром Ашермана). На основании гистероскопической картины выделяют легкую, среднетяжелую и тяжелую формы внутриматочных синехий. При легкой форме синехии тонкие, нитеобразные, занимают менее четверти полости М., трубные углы ее свободны или частично облитерированы. При среднетяжелой форме синехии плотные, занимают менее четверти полости М., дно М. частично облитерировано, а трубные углы — полностью. При тяжелой форме синехии плотные, занимают более четверти полости М., дно М. и трубные углы полностью облитерированы. Лечение — см. Ашермана синдром.
В теле М., на наружной поверхности ее шейки, в области задней стенки канала шейки могут локализоваться очаги эндометриоидной ткани (см. Эндометриоз). Распространенным заболеванием является Эрозия шейки матки.
Воспалительные процессы могут локализоваться в слизистой и мышечной оболочках тела матки (Эндомиометрит), в слизистой оболочке канала шейки М. (Цервицит). При проникновении возбудителей инфекции в ткани М. возможно образование абсцесса, при котором могут произойти некроз и секвестрация участков миометрия, в некоторых случаях развивается гангрена М. Воспалительные процессы в матке иногда осложняются тромбозом ее вен (см. Метротромбофлебит). При нарушении оттока гнойного экссудата из полости М. образуется Пиометра. Воспалительный процесс в параметрии (параметрит) чаще является осложнением эндомиометрита.
Возбудители туберкулеза, проникая в М. лимфогенным (при туберкулезе маточных труб) или гематогенным путем, чаще вызывают эндомиометрит. Диагностика туберкулезного эндомиометрита основана главным образом на гистологическом исследовании соскоба эндометрия, в котором обнаруживают туберкулезные гранулемы. Реже отмечается туберкулезное поражение влагалищной части шейки матки (см. Туберкулез внелегочный (Туберкулёз внелёгочный), туберкулез женских половых органов).
Первичный Сифилис может поражать область влагалищной части шейки М., где локализуется первичный аффект. Проявления вторичного сифилиса (сифилитические папулы) на шейке М. встречаются редко. В третичном периоде сифилиса могут образоваться гуммы шейки М. Диагноз ставят на основании гинекологического обследования, результатов серологических реакций, обнаружения бледных трепонем в отделяемом язв, образующихся при распаде гумм.
Актиномикоз М. встречается редко и носит обычно вторичный характер (первичный очаг может находиться в других органах, например в слепой кишке); первичный актиномикоз возможен иногда при выпадении М. Наблюдаются диффузные плотные инфильтраты, множественные гнойники и свищи. Диагноз устанавливают на основании данных микроскопического исследования гнойного отделяемого из полости матки, в котором обнаруживают друзы актиномицетов (см. Актиномикоз).
Паразитарные заболевания М. возникают редко. Эхинококковые узлы в М. чаще развиваются после прорыва в брюшную полость эхинококковой кисты печени или селезенки. Эхинококковая киста обычно тугоэластической консистенции, мало подвижна, безболезненна, увеличивается медленно, иногда диаметр ее достигает 25—30 см. Для диагностики применяют инструментальные и лабораторные методы (см. Эхинококкоз), в некоторых случаях показана пробная лапаротомия. Лечение оперативное.
Конкременты, или маточные камни, могут образоваться при отложении солей кальция вокруг инородного тела или при проникновении в полость матки (например, через маточно-пузырный свищ) мочевого камня. В редких случаях в М. остается умерший плод, который подвергается обызвествлению (литопедион). Маточные конкременты могут длительное время клинически не проявляться, но иногда вызывают боли, повреждение стенки М., ее инфицирование, маточные кровотечения. Для диагностики применяют метросальпингографию, ультразвуковой метод и гистероскопию.
Профессиональные заболевания встречаются относительно редко, главным образом в связи с нарушением правил техники безопасности при промышленном производстве различных видов синтетических каучуков, фармакологических препаратов и др., в случаях превышения ПДК химических агентов. Повреждающее действие этих факторов, как правило, опосредовано через систему гипофиз — гипоталамус — яичники. К профессиональным заболеваниям относят также ее опущение и выпадение М., связанные с подъемом тяжестей, вибрацией и др. Особенно неблагоприятным может оказаться влияние таких факторов в период беременности (возможно ее преждевременное прерывание).
Предопухолевыми заболеваниями тела М. считают рецидивирующую железисто-кистозную гиперплазию, атипическую гиперплазию и аденоматоз эндометрия. Некоторые авторы в эту группу включают и полипы эндометрия. У женщин репродуктивного возраста эта патология проявляется нарушением менструального цикла: длительными и обильными менструациями с укороченными промежутками между ними (см. Дисфункциональные маточные кровотечения), появлением мажущих кровянистых выделений задолго до менструации; в периоде постменопаузы отмечаются незначительные кровянистые выделения из половых путей или маточные кровотечения. Как правило, М. имеет обычные размеры. Диагноз устанавливают после раздельного выскабливания слизистой оболочки тела и шейки матки и гистологического исследования соскоба, метросальпингографии или гистероскопии. Раздельное выскабливание является не только диагностическим, но и лечебным методом. При рецидивирующей железисто-кистозной гиперплазии, полипах, аденоматозе эндометрия (в т.ч. при сочетании этих процессов) показана гормонотерапия. Женщинам до 40 лет назначают синтетические прогестины (оральные контрацептивы типа бисекурина, нон-овлона и др.), после 40 лет — синтетические гестагены (норколут, оксипрогестерона капронат). Курс лечения продолжается 6—12 мес. Каждые 3 мес. для контроля эффективности терапии рекомендуется цитологическое исследование аспирата из полости матки и (или) гистологическое исследование соскоба эндометрия, возможен ультразвуковой контроль.
К. предопухолевым заболеваниям шейки М. относят лейкоплакию (Лейкоплакия), эритроплакию (Эритроплакия), полип канала шейки М., среднетяжелую и тяжелую дисплазию. Эти заболевания могут проявляться сукровичными выделениями из половых путей, контактными кровотечениями. Диагноз основывается на данных осмотра шейки матки с помощью влагалищных зеркал, кольпоскопии, цитологического и гистологического исследований. Полипы канала шейки матки (рис. 6) имеют миндалевидную или округлую форму, гладкую или дольчатую поверхность. Лечение включает удаление полипа, выскабливание слизистой оболочки канала шейки и тела матки.
Дисплазия диагностируется обычно при кольпоскопическом, цитологическом и гистологическом исследованиях у женщин с лейкоплакией, эктропионом (выворотом слизистой оболочки канала шейки М.), папиллярной или железистой эрозиями шейки М., редко — при клинически не измененной слизистой оболочке. С лечебной целью применяют электрокоагуляцию, криохирургические методы, воздействие лазером; при деформации шейки М. показана конизация с помощью электрохирургического либо лазерного воздействия.
Опухоли. Доброкачественные опухоли. Наиболее частой доброкачественной опухолью М. является миома, которая может развиваться как в теле, так и в шейке матки (см. Миома матки).
На влагалищной части шейки М. могут наблюдаться папилломы — сосочковые разрастания, покрытые многослойным плоским эпителием и имеющие соединительнотканную основу с проходящими в ней сосудами. Они вызываются папиллома-вирусом человека, передаются половым путем, обнаруживаются в основном у молодых женщин, ведущих беспорядочную половую жизнь. Различают три клинико-гистологических варианта папиллом шейки матки: остроконечные папилломы (половые бородавки), встречающиеся наиболее часто, плоские и инвертирующие (эндофитные) папилломы.
Остроконечные папилломы — обычно множественные пальцевидные образования на ножке (реже на широком основании), выступающие над поверхностью шейки М. В большинстве случаев одновременно поражаются вульва, влагалище и промежность. Часто эти папилломы наблюдаются при воспалительных заболеваниях шейки М., вызванных банальной микрофлорой, иногда гонококком. Диагноз устанавливается при осмотре шейки М. с помощью влагалищных зеркал. При кольпоскопии после обработки слизистой оболочки шейки матки 3% раствором уксусной кислоты в папилломах хорошо выявляется капиллярная сеть. В начальных стадиях развития папиллом, когда выросты очень малы, капиллярная сеть не видна, определяются только расширенные сосуды в виде красных точек.
Плоские и инвертирующие папилломы при осмотре шейки М. с помощью влагалищных зеркал имеют вид участков утолщенного белесоватого эпителия с шероховатой поверхностью. При кольпоскопии на их поверхности обнаруживаются мозаичный или точечный сосудистый рисунок и другие изменения, напоминающие начальные стадии рака шейки М. Диагноз устанавливают на основании биопсии и гистологического исследования, которое позволяет не только исключить интраэпителиальный рак шейки М., но и уточнить тип папиллом. Гистологически инвертирующие папилломы отличаются от плоских псевдоинвазивным проникновением в подлежащую строму или в отверстия желез шейки М. Нередко плоские и особенно инвертирующие папилломы сочетаются с дисплазией эпителия и раком шейки матки.
Удаление папиллом не всегда эффективно, нередки рецидивы. Удовлетворительные результаты получены при электрокоагуляции и криодеструкции папиллом, а также при применении СО2-лазера. Прогноз при остроконечных папилломах благоприятный: при плоских и инвертирующих папилломах возрастает риск развития рака.
Злокачественные опухоли включают рак, саркому и хориокарциному (см. Трофобластическая болезнь). Чаще встречается рак М., занимающий в структуре онкологической заболеваемости женщин второе место. Примерно в 90% случаев рак локализуется в шейке М., в 10% — в ее теле.
Рак шейки М. наиболее часто наблюдается у женщин в возрасте 40—60 лет. В соответствии с Международной классификацией злокачественных опухолей по системе TNM (1987), различают несколько стадий рака шейки матки: Tis — карцинома in situ (преинвазивный, или интраэпителиальный, рак); Т1а — инвазивная карцинома, диагностируемая только микроскопически (Т1а1 опухоль с минимальной микроскопической инвазией стромы шейки матки, Т1а2 опухоль, проникающая на глубину до 5 мм от базальной мембраны покровного эпителия и диаметром по горизонтали не более 7 мм); Т1в — опухоль, размеры которой больше, чем в стадии Т1а2, не выходящая за пределы шейки матки; Т2 — опухоль шейки М., инфильтрирующая толщу ее тела и (или) прилежащие отделы параметрия, верхние 2/3 влагалища, но не поражающая стенки таза (Т2а — без инвазии параметрия. Т2в — с инвазией параметрия); Т3 — опухоль, распространяющаяся на стенки малого таза или вовлекающая нижнюю треть влагалища.
NX — метастазы в регионарных лимфатических узлах сомнительны. NO — метастазы в регионарных лимфатических узлах отсутствуют. N1 — имеется поражение регионарных лимфатических узлов.
МО — отдаленные метастазы отсутствуют. М1 — имеются отдаленные метастазы.
Преинвазивный рак шейки М. характеризуется атипическими изменениями покровного многослойного плоского эпителия без признаков инфильтративного роста. Средний возраст больных преинвазивным раком шейки матки — 40 лет. Отмечаются слизистые и кровянистые выделения из половых путей. У 15—25% больных течение бессимптомное. Диагноз устанавливают при кольпоскопии и гистологическом исследовании биоптата. Для оценки распространения процесса показано выскабливание слизистой оболочки канала шейки М. Лечение преинвазивного рака шейки М. строго индивидуально, зависит от возраста больной и сопутствующих заболеваний половых органов. У женщин до 40 лет можно ограничиться криовоздействием, лазерной, ножевой конизацией или электроконизацией шейки М. с последующим наблюдением и цитологическим контролем 1 раз в 3 месяца. При сосуществовании преинвазивного рака шейки М. и миомы матки, а также у женщин старше 40 лет предпочтительна экстирпация М. Прогноз при своевременном лечении благоприятный.
Симптомами инвазивного рака шейки М. являются обильные водянистые бели, контактные кровотечения, сукровичные выделения (у женщин репродуктивного возраста они возникают в межменструальном периоде). Боли в низу живота, в паховых областях и нижних конечностях появляются в поздних стадиях болезни, Описаны случаи развития беременности у больных раком шейки матки (рис. 7), при этом наблюдается более быстрый рост опухоли.
При гинекологическом исследовании в области шейки М. могут выявляться сосочковые, легко кровоточащие разрастания (экзофитная форма рака) или диффузное уплотнение и увеличение шейки М. без видимого нарушения слизистой оболочки либо с изъязвлением и кратерообразным втяжением в области наружного зева шейки М. (эндофитная форма рака). Диагноз подтверждают с помощью кольпоскопии (рис. 8), цервикоскопии, цитологическом исследования. Для определения степени распространения опухоли применяют цистоскопию, ректоскопию, внутривенную урографию, радионуклидную или прямую контрастную лимфографию.
Лечение инвазивного рака шейки М. оперативное, комбинированное или сочетанное лучевое. При стадии рака Т1а производят экстирпацию М., яичники у молодых женщин сохраняют. Комбинированное лечение (расширенная экстирпация М. с придатками и лучевая терапия) проводят при стадиях рака Т1в и Т2а. Сочетанное (дистанционное и внутриполостное) лучевое лечение показано при стадиях опухоли Т2в и Т3, а также на более ранних стадиях рака, когда операция противопоказана. Прогноз благоприятный, если рак не выходит за пределы шейки М., и ухудшается по мере распространения опухоли. Больные после лечения подлежат наблюдению у районного онкогинеколога.
Профилактика рака шейки М. заключается в раннем выявлении и лечении предопухолевых заболеваний шейки М. большое значение имеют периодические профилактические гинекологические осмотры с обязательным цитологическим исследованием мазков отделяемого из влагалища и канала шейки матки.
Рак тела М. чаще наблюдается у женщин в возрасте 50—60 лет. Опухоль обычно растет экзофитно, располагается на стенке М., преимущественно в области дна. Гистологическое строение соответствует аденокарциноме разной степени дифференцировки (рис. 9). В соответствии с Международной классификацией злокачественных опухолей по системе TNM (1987), различают несколько стадий рака тела матки. Т1 — опухоль, поражающая только тело матки (Т1а — длина полости матки 8 см и менее. Т1в — длина полости М. более 8 см); Т2 — опухоль распространяется на шейку М., но не выходит за пределы матки. Т3 — опухоль распространяется за пределы М., но не достигает костей таза, Т4 — опухоль поражает слизистую оболочку мочевого пузыря и прямой кишки и (или) выходит за пределы малого таза.
NX — метастазы в регионарных лимфатическихузлах сомнительны. NO — метастазы в регионарных лимфатических узлах отсутствуют. N1 — имеются метастазы в регионарных лимфатических узлах.
МО — отдаленные метастазы отсутствуют. М1 — имеются отдаленные метастазы.
Наиболее частыми симптомами рака тела М. являются меноррагия, маточные кровотечения в межменструальном периоде и в постменопаузе, а также обильные водянистые бели и схваткообразные боли в низу живота. Размеры М. длительно остаются неизменными, в дальнейшем увеличиваются за счет растущей опухоли, формирования гематометры и пиометры. Рак тела М. метастазирует в подвздошные, параортальные и паховые лимфатические узлы, в стенку влагалища, а также печень, легкие и кости. Диагноз основывается на результатах цитологического исследования аспирата из полости М., метросальпингографии (рис. 10), гистероскопии (рис. 11), ультразвукового сканирования (рис. 12) и раздельного выскабливания слизистой оболочки тела и канала шейки М. с последующим гистологическим исследованием соскоба. Состояние регионарных лимфатических узлов оценивают с помощью ультразвукового исследования, радионуклидной сцинтиграфии или прямой контрастной лимфографии (рис. 13).
Лечение рака тела М. комбинированное: экстирпация М. с придатками с последующей дистанционной гамма-терапией (на область малого таза). При стадии рака Т2 необходимо удалить верхнюю треть влагалища и к дистанционной добавить внутривлагалищную гамма-терапию. Если имеются метастазы в лимфатических узлах малого таза. дополнительно осуществляют подвздошную лимфаденэктомию, а в случае поражения опухолью придатков М. — резекцию большого сальника. В последние годы все чаще используют гормональные препараты. При этом до операции назначают курс гормонотерапии (так называемую тест-дозу), эффективность которой по данным морфологического исследования и служит основанием для проведения послеоперационного лечения. Если операция не может быть выполнена в связи с тяжелым общим состоянием больной, показана сочетанная лучевая терапия. Во всех прогностически неблагоприятных случаях после проведенного лечения рекомендуется гормонотерапия (оксипрогестерона капронат, депостат). а при рецидивах и отдаленных метастазах — полихимиотерапия по схеме CMF с использованием циклофосфана, метотрексата и фторурацила, а также адриабластин и производные платины.
Прогноз относительно благоприятный, он зависит от стадии опухоли и степени ее дифференцировки, 5-летняя выживаемость достигает 91,5% при высокодифференцированном раке и 57,5% при низкодифференцированном. Профилактика рака тела М. включает выявление и адекватное лечение предопухолевых заболеваний эндометрия, особенно у женщин с ожирением, гипертонической болезнью и сахарным диабетом.
Саркома М. — редкое заболевание, встречается во всех возрастных группах, преимущественно от 40 до 60 лет. Опухоль может возникать из мышечных клеток — лейомиосаркома (рис. 14), из клеток стромы эндометрия — эндометриальная стромальная саркома (рис. 15); из остатков эмбриональных тканей — смешанная мезодермальная опухоль. Саркома М. чаще растет диффузно, реже имеет узловатый или полипозный вид. Опухоль может выступать в канал шейки М. и во влагалище. Симптомы саркомы М. при внутриполостном расположении: обильные слизистые с примесью крови выделения, маточные кровотечения, боли в низу живота. Опухоль в толще миометрия, как правило, бессимптомна. Более чем у половины больных саркома М. развивается из элементов миоматозного узла или одновременно с ним. Объективными признаками озлокачествления миомы М. являются быстрый рост опухоли, появление боли в низу живота, ухудшение общего состояния, анемия, повышение СОЭ.
Для диагностики саркомы М. используют раздельное выскабливание слизистой оболочки тела и канала шейки М. с последующим гистологическим исследованием соскоба. При интрамуральном или субсерозном расположении опухоли элементы ее в соскобе эндометрия могут отсутствовать, в этих случаях вспомогательными методами диагностики являются ультразвуковое исследование, компьютерная томография и тазовая ангиография.
Лечение оперативное — экстирпация М. с придатками (у молодых женщин — с маточными трубами). При обнаружении саркомы с диффузным ростом в надвлагалищно ампутированной М. по поводу предполагаемой миомы рекомендуется повторная операция, во время которой удаляют оставшуюся шейку М., яичник и (или) маточные трубы. Рецидивы опухоли, как правило, возникают в первые два года после операции. Лечение рецидивов по возможности оперативное. Саркома М. устойчива к лучевым методам лечения и известным химиотерапевтическим препаратам. В неоперабельных случаях допустимо лучевое лечение (дистанционная гамма-терапия) или полихимиотерапия (карминомицин или адриабластин в сочетании с циклофосфаном или винкристином). В связи с тем, что саркома М. метастазирует в легкие, печень и кости иногда в отдаленные после операции сроки, диспансерное наблюдение за оперированными больными длительное, в течение всей жизни.
Профилактика включает диспансеризацию больных с миомой М. и рецидивирующими полипами эндометрия и своевременное оперативное лечение.
Операции
К операциям на М. относят зондирование канала шейки М. и полости М.; ушивание разрывов и различные виды ампутаций шейки М.; конизацию (конусовидное иссечение) шейки М. с помощью обычного, электрического или лазерного скальпеля; диатермокоагуляцию шейки М. (воздействие на ткань шейки переменным электрическим током высокой частоты); выскабливание слизистой оболочки матки; вентрофиксацию (подшивание М. к передней брюшной стенке при ее выпадении); вентросуспензию (фиксацию М. к передней брюшной стенке с сохранением ее подвижности при отклонениях от физиологического положения); миомэктомию (вылущивание узлов миомы М.); дефундацию (удаление дна М.); надвлагалищную ампутацию (удаление тела М.); экстирпацию, или гистерэктомию — удаление тела и шейки М., при расширенной экстирпации М. удаляют также тазовую клетчатку с расположенными в ней лимфатическими узлами и верхнюю треть влагалища. Во время беременности применяют кесарево сечение (как родоразрешающую операцию или с целью прерывания беременности поздних сроков), вакуум-экскохлеацию (Вакуум-экскохлеация) и выскабливание с целью прерывания беременности.
При операциях на М., проводимых по экстренным показаниям (например, кровотечение из шейки М. после биопсии, диатермокоагуляции, травмы, маточное кровотечение при подслизистой миоме и разрыве М.), специальной предоперационной подготовки не проводят. В процессе подготовки к плановым оперативным вмешательствам назначают клинический анализ крови и мочи, определяют группу и резус-принадлежность крови, исследуют коагулограмму, проводят бактериоскопию влагалищных выделений. В предоперационном периоде осуществляют лечение сопутствующих заболеваний (например, анемии, сахарного диабета, заболеваний печени, почек, сердечно-сосудистой системы). В послеоперационном периоде проводят терапию, направленную на предупреждение тромбоза и воспаления вен.
Перед операциями, проводимыми путем влагалищного доступа, в течение 2—3 дней назначают Влагалищные спринцевания дезинфицирующими растворами. Накануне операции больным дают легкий обед, вечером — сладкий чай: вечером и утром назначают очистительные клизмы.
Пластические операции на шейке М. могут быть выполнены под местной анестезией в сочетании с наркозом закисью азота. При лапаротомии применяют ингаляционный эндотрахеальный наркоз, эпидуральную или местную анестезию.
Библиогр.: Анатомия человека, под ред. М.Р. Сапина. т. 2, с. 120, М., 1985; Бодяжина В.И. Хронические неспецифические воспалительные заболевания женских половых органов, М., 1978, библиогр.; Бодяжина В.И. и др. Диагностика и лечение гинекологических заболеваний в женской консультации, М., 1980, библиогр.; Бохман Я.В. Руководство по онкогинекологии, Л., 1989; Вихляева Е.М. и Василевская Л.Н., Миома матки, М., 1981; Гинекологическая эндокринология, под ред. К.Н. Жмакина, М., 1980; Григорова Т.М. Трофобластическая болезнь, М., 1985; Кобозева Н.В., Кузнецова М.Н. и Гуркин Ю.А. Гинекология детей и подростков, М., 1988; Козаченко В.П. Рак матки. М., 1983, библиогр.; Персианинов Л.С. Оперативная гинекология, М., 1976; Рахимов Я.А., Каримов М.К. и Этинген Л.Е. Очерки по функциональной анатомии, с. 141. Душанбе, 1987; Савельева Г.М. и Антонова Л.В. Острые воспалительные заболевания внутренних половых органов женщин, М., 1987, библиогр.; Шуваева Н.И. и др. Диагностика и лечение начальных форм рака шейки матки, М., 1989; Эндоскопия в гинекологии, под ред. Г.М. Савельевой, М., 1983.
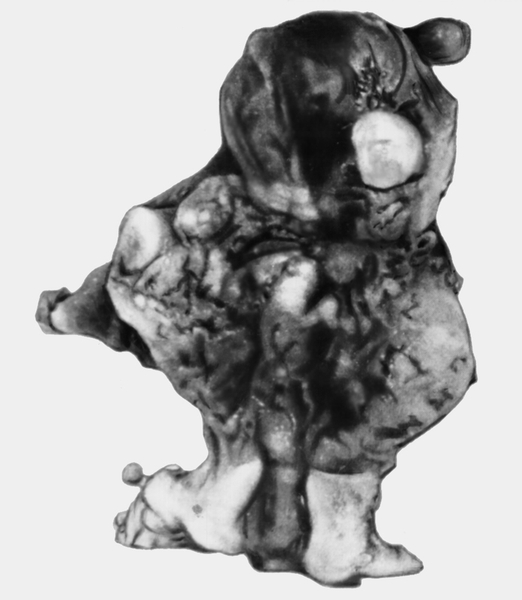
Рис. 14а). Лейомиосаркома матки — макропрепарат.
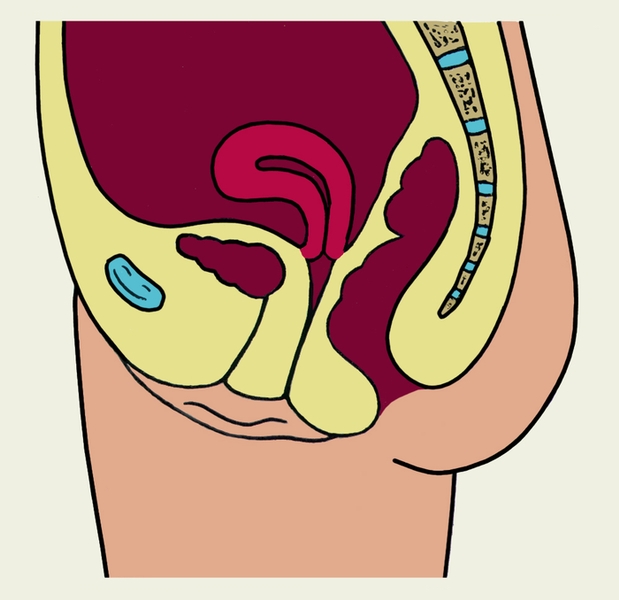
Рис. 5г). Схематическое изображение некоторых аномалий положения матки на сагиттальном разрезе малого таза — чрезмерный перегиб между телом и шейкой матки кпереди) (гиперантефлексия).
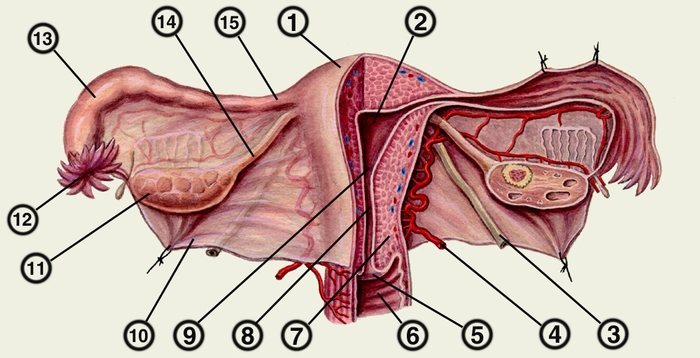
Рис. 2. Схематическое изображение матки, маточных труб и яичников (вид сзади; правая половина матки, маточная труба и яичник вскрыты): 1 — дно матки; 2 — полость матки; 3 — круглая связка матки; 4 — маточная артерия; 5 — наружный маточный зев (отверстие матки); 6 — влагалище; 7 — шейка матки; 8 — канал шейки матки; 9 — внутренний маточный зев (перешеек матки); 10 — широкая связка матки; 11 — яичник; 12 — воронка маточной трубы; 13 — ампула маточной трубы; 14 — собственная связка яичника; 15 — перешеек маточной трубы.
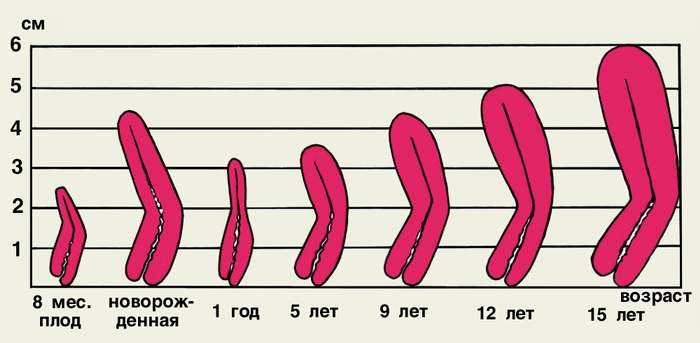
Рис. 1. Соотношение размеров тела и шейки матки в различные периоды онтогенеза.
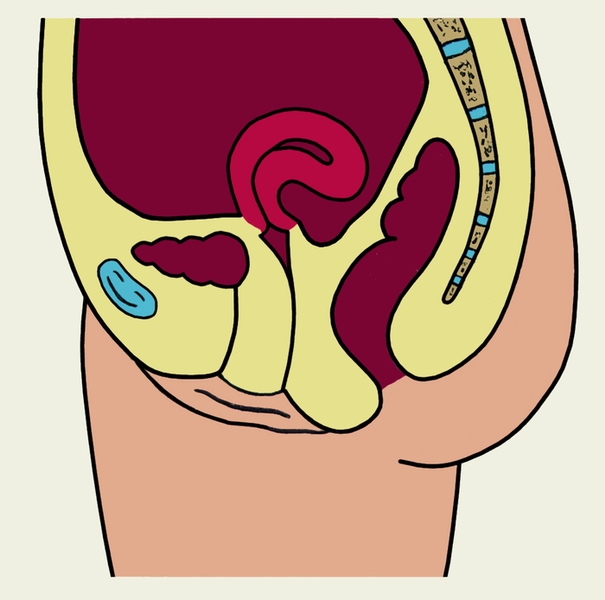
Рис. 5д). Схематическое изображение некоторых аномалий положения матки на сагиттальном разрезе малого таза — ретродевиация: наклонение тела матки кзади (ретроверсия) и перегиб между ее телом и шейкой сзади (ретрофлексия).
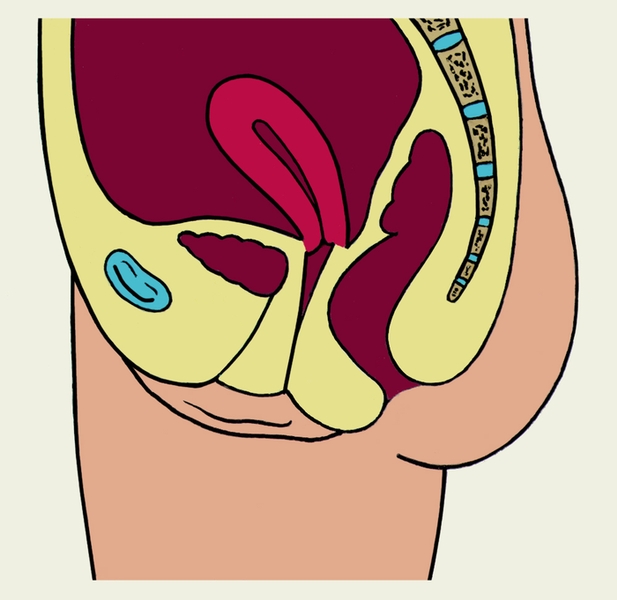
Рис. 5а). Схематическое изображение некоторых аномалий положения матки на сагиттальном разрезе малого таза — нормальное положение матки (дано для сравнения).
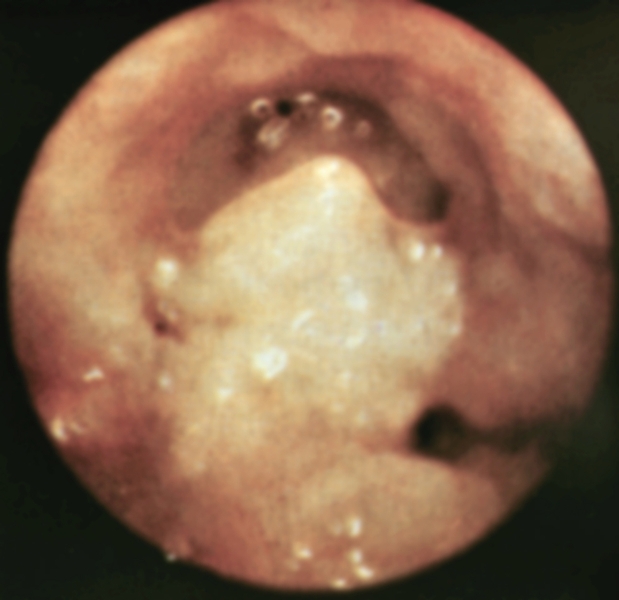
Рис. 11. Гистероскопическая картина при полиповидном раке тела матки.
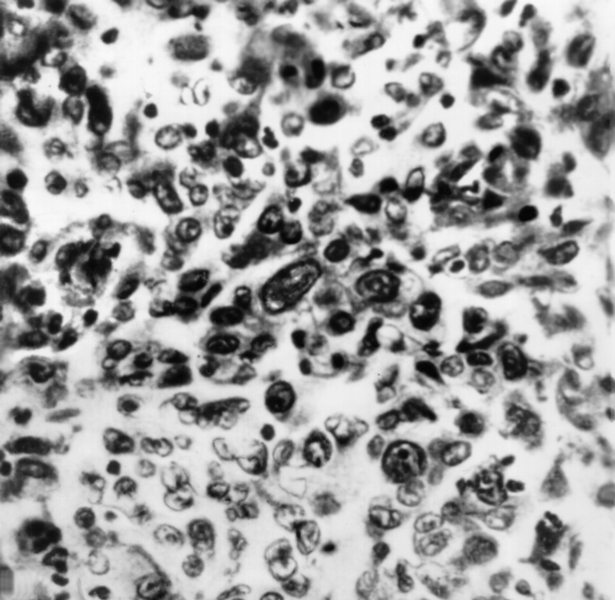
Рис. 9б). Микропрепарат рака тела матки: недифференцированный рак; окраска гематоксилином и эозином; ×120.
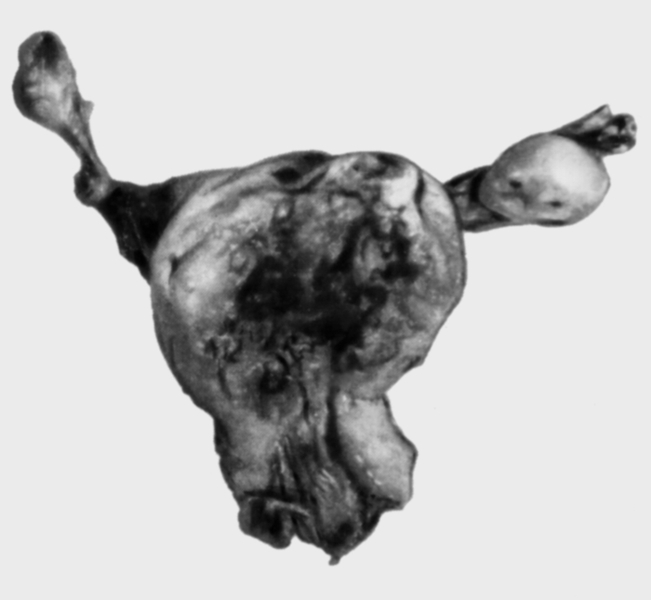
Рис. 15а). Эндометриальная стромальная саркома — макропрепарат.
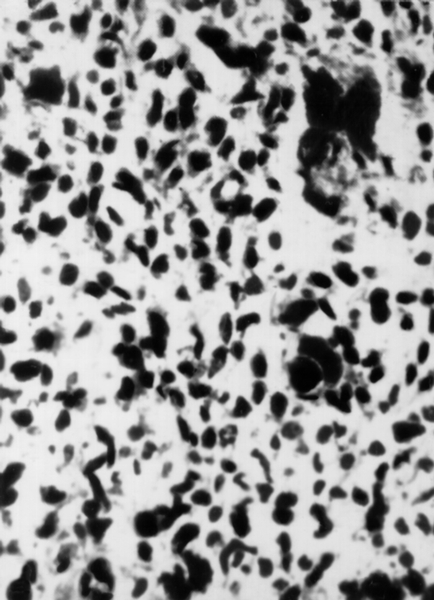
Рис. 14б). Лейомиосаркома матки — микропрепарат (выраженный ядерный и клеточный полиморфизм); окраска гематоксилином и эозином; ×250.
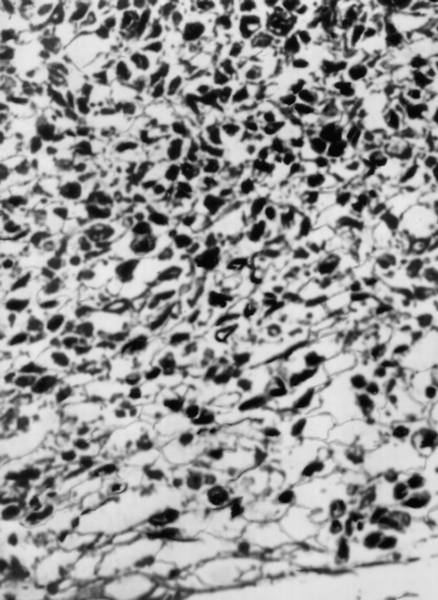
Рис. 15б). Эндометриальная стромальная саркома — микропрепарат; окраска гематоксилином и эозином; ×250.

Рис. 9а). Микропрепарат рака тела матки: высокодифференцированная аденокарцинома; окраска гематоксилином и эозином; ×120.
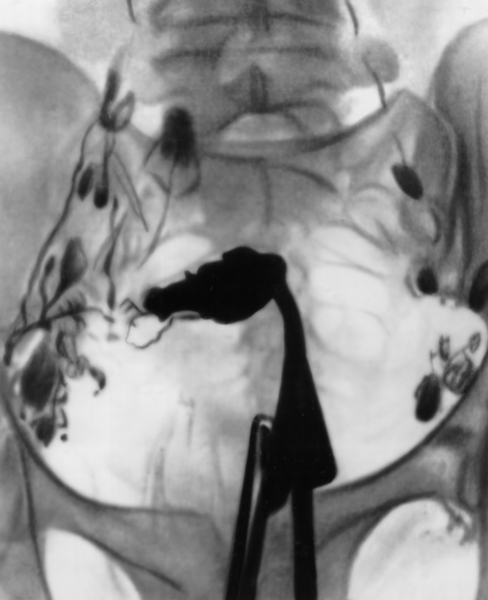
Рис. 13. Гистеролимфограмма при раке тела матки, занимающем всю ее полость, с метастазами в подвздошных лимфатических узлах с обеих сторон.
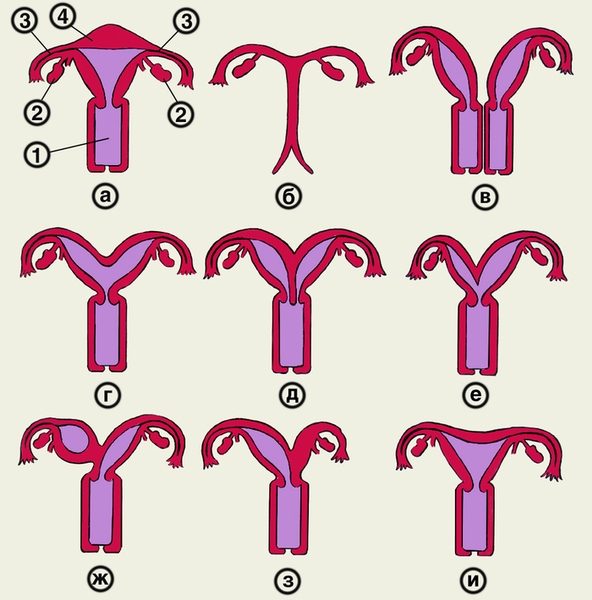
Рис. 4. Схематическое изображение внутренних половых органов женщины в норме и при некоторых пороках развития матки и влагалища: а — норма (1 — влагалище, 2 — яичник, 3 — маточная труба, 4 — матка); б — аплазия матки и влагалища; в — удвоение матки и влагалища; г — двурогая матка с одной шейкой; д — двурогая матка с двумя шейками; е — двурогая матка с неодинаково развитыми рогами; ж — двурогая матка с функционирующим замкнутым рогом; з — двурогая матка с атрезированным левым рогом; и — седловидная матка.

Рис. 7. Макропрепарат матки при раке шейки матки и беременности сроком 5 месяцев.
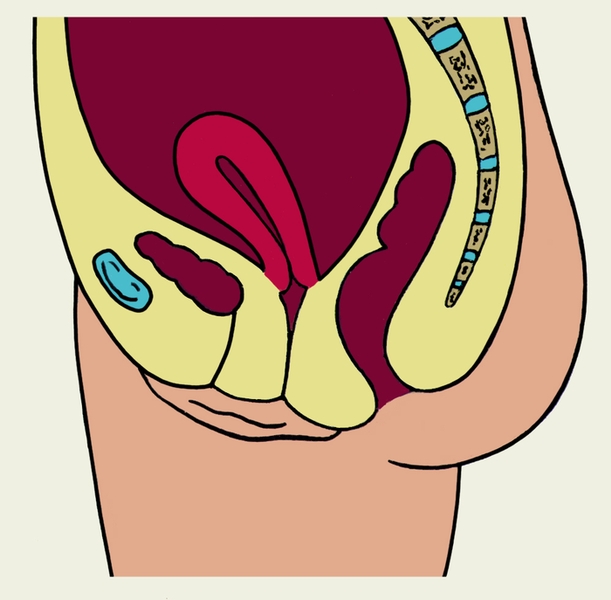
Рис. 5б). Схематическое изображение некоторых аномалий положения матки на сагиттальном разрезе малого таза — смещение матки кпереди по отношению к геометрическому центру малого таза (антепозиция).
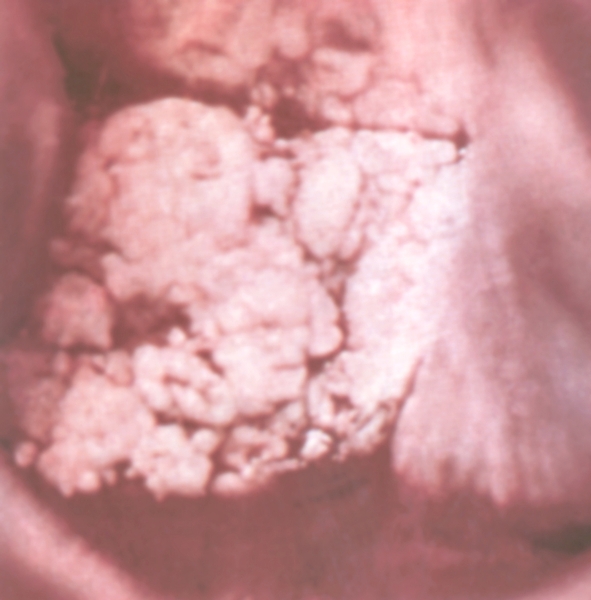
Рис. 8. Кольпоскопическая картина при экзофитном раке шейки метки (стадии Т1в).
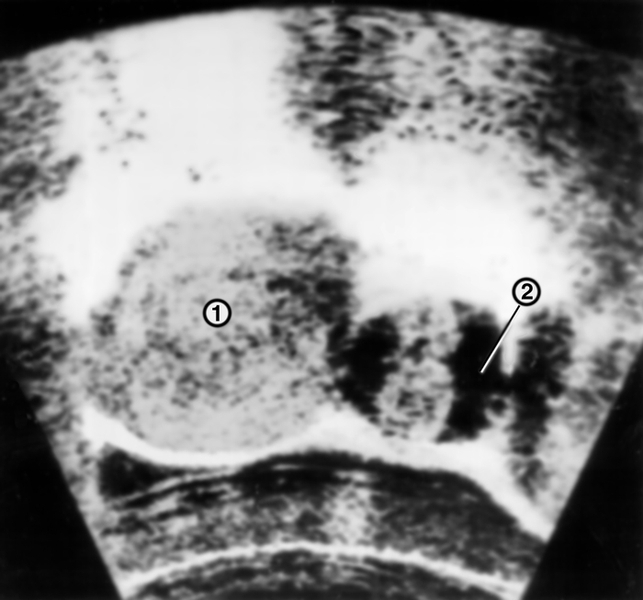
Рис. 12. Ультразвуковая поперечная сканограмма органов малого таза при раке тела матки, распространившемся на левый яичник: тело матки (1) увеличено в объеме, шаровидной формы, неравномерной акустической плотности; слева к матке прилегает опухоль левого яичника (2) — округлое образование кистозной эхоструктуры с солидным компонентом в виде горизонтально расположенных «песочных часов».
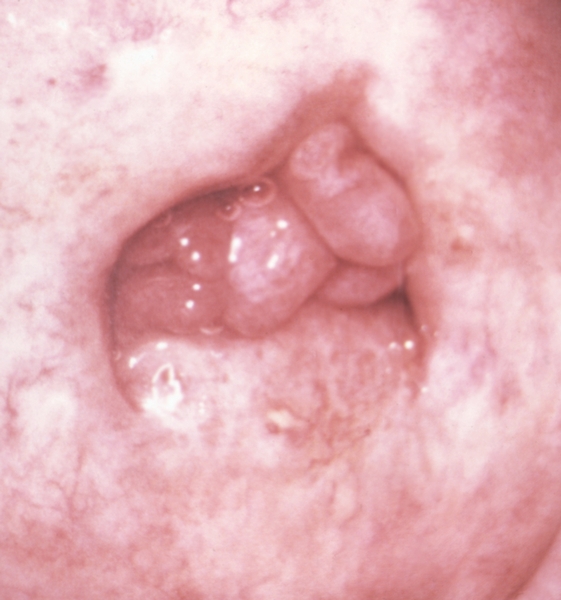
Рис. 6. Кольпоскопическая картина при полипах канала шейки матки.
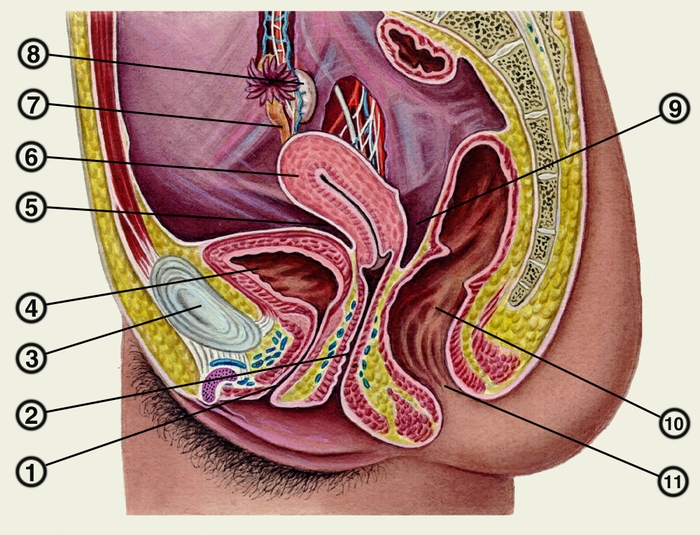
Рис. 3. Схематическое изображение сагиттального разреза женского таза: 1 — мочеиспускательный канал; 2 — влагалище; 3 — лобковый симфиз; 4 — мочевой пузырь; 5 — пузырно-маточное углубление; 6 — матка; 7 — маточная труба; 8 — яичник; 9 — прямокишечно-маточное углубление; 10 — прямая кишка; 11 — заднепроходное отверстие.
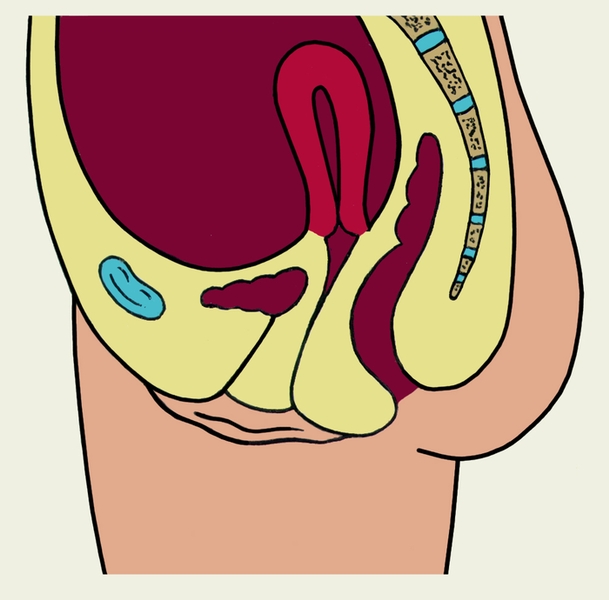
Рис. 5в). Схематическое изображение некоторых аномалий положения матки на сагиттальном разрезе малого таза — смещение матки кзади по отношению к геометрическому центру малого таза (ретропозиция).
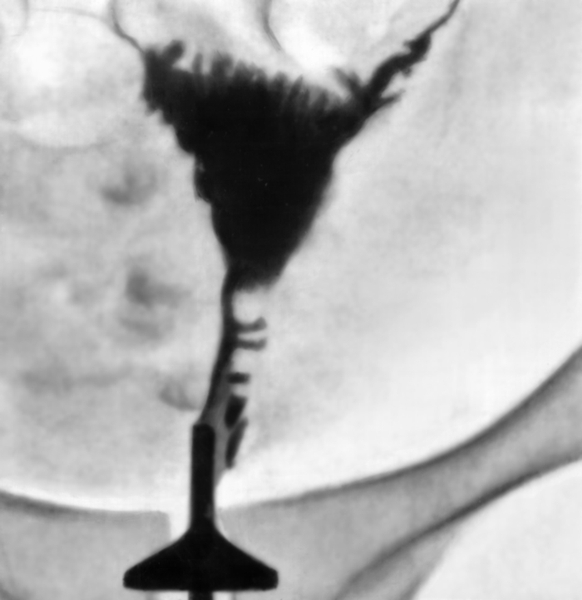
Рис. 10. Гистероцервикограмма при раке тела матки, занимающем всю ее полость и канал шейки матки.
II
Матка (uterus, PNA, BNA, JNA)
полый мышечный орган женщины, в котором происходит развитие оплодотворенной яйцеклетки; расположен в полости малого таза.
Значения в других словарях
- Матка — Мышечный полый орган женщины, в котором происходит развитие оплодотворённой яйцеклетки. Матка выполняет менструальную и детородную функции, в ней развивается и вынашивается плод. Расположена в малом тазу между мочевым пузырём и прямой кишкой. Сексологическая энциклопедия
- матка — -и, род. мн. -ток, дат. -ткам, ж. 1. Самка-производительница у животных. За поворотом --- [охотники] увидали на протоке пятнистых оленей — телка и самку. Загурский стрелял и убил матку. Арсеньев, По Уссурийской тайге. Малый академический словарь
- Матка — Маточкин Шар, Новая Земля Топонимический словарь
- матка — Ма́т/к/а. Морфемно-орфографический словарь
- Матка — (uterus, metria) особый отдел половых протоков у самок животных и у женщин; представляет собой расширенную часть Яйцевода. М. имеет мощную мышечную стенку и хорошо снабжается кровью. Матка у животных. Большая советская энциклопедия
- матка — орф. матка, -и, р. мн. маток Орфографический словарь Лопатина
- матка — МАТКА (лат. Uterus; греч. Hystera, Metra), полый мышечный орган, в к-ром развивается плод у самок млекопитающих. Расположена в тазовой и брюшной полостях, между прямой кишкой л мочевым пузырём. Ветеринарный энциклопедический словарь
- матка — 1) женщина-главарь преступной группы; 2) нож Словарь воровского жаргона
- матка — МАТКА (uterus, metra), полый мышечный орган, в к-ром развивается зародыш. Физиол. связь развивающихся в М. зародышей с организмом матери осуществляется посредством плаценты. У с.-х. ж-ных (млекопитающих)... Сельскохозяйственный словарь
- матка — [орган] сущ., ж., употр. сравн. часто (нет) чего? матки, чему? матке, (вижу) что? матку, чем? маткой, о чём? о матке; мн. что? матки, (нет) чего? маток, чему? маткам, (вижу) что? матки, чем? матками, о чём?... Толковый словарь Дмитриева
- матка — (uterus), мешковидный или каналообразный орган женской половой системы у животных и человека, служащий вместилищем яиц или эмбрионов. Обычно в М. развиваются зародыши, обеспечивается их питание и газообмен. У беспозвоночных М. наз. Биологический энциклопедический словарь
- МАТКА — МАТКА, полый мускулистый орган, расположенный в области таза самок млекопитающих. Защищает и питает растущий ЗАРОДЫШ до рождения. Верхняя часть широкая, с каждой стороны ответвляются ФАЛЛОПИЕВЫ ТРУБЫ. Ниже матка сужается в шейку, ведущую к ВЛАГАЛИЩУ. Научно-технический словарь
- матка — Мускулистый орган женской половой системы у живородящих позвоночных животных и человека, в котором происходит внутриутробное развитие плода. У женщин имеет грушевидную форму, располагается между мочевым пузырём и прямой кишкой. Дл. 8—9 см, шир. Биология. Современная энциклопедия
- матка — МАТКА -и; мн. род. -ток, дат. -ткам; ж. 1. Самка-производительница у животных. Оленья м. Тетеревиная м. Поросята прильнули к матке. // Пчел. Единственная в пчелиной семье самка, способная откладывать яйца. Пчёлы кормят матку. Толковый словарь Кузнецова
- матка — МАТКА, и, ж. 1. Внутренний орган женщины и самок многих живородящих и яйцекладущих животных, в к-ром развивается зародыш. 2. Самка-производительница у животных. Оленья м. Пчелиная м. 3. То же, что мать (в 1 знач.) (обл.). Толковый словарь Ожегова
- матка — М’АТКА, матки, ·жен. 1. Внутренняя часть женских половых органов, в которой развивается зародыш. Болезни матки. 2. Самка-производительница у животных. Оленья матка. Конский завод имел много племенных маток. Пчелиная матка. 3. перен. Толковый словарь Ушакова
- Матка — I (Uterus) — часть полового аппарата, в которой яйца проходят более или менее значительную часть эмбрионального развития или все развитие, как собственно эмбриональное, так иногда и постэмбриональное; у некоторых насекомых, напр. мясных мух, яйца... Энциклопедический словарь Брокгауза и Ефрона
- матка — матка I ж. простореч. 1. Женщина по отношению к её детям; мать I 1., мама 1. 2. Женщина, имеющая или имевшая детей; мать I 1., мама 2. II ж. Самка-производительница у животных. III... Толковый словарь Ефремовой
- МАТКА — МАТКА — мускулистый половой орган у самок животных и у женщин, представляющий расширенную часть яйцевода. У яйцекладущих животных (пресмыкающиеся, птицы, клоачные) в матку временно помещаются созревшие яйца; у живородящих — происходит развитие зародыша. Большой энциклопедический словарь
- матка — I ма́тка I., мату́ха "лихорадка". Табуистическое название от мать (ср кума́); см. Зеленин, Табу 2, 76. Нога (Μνῆμα 449) неверно сближает мату́ха с мота́ть. II •• [II., диал., беломорск. "компас", уже в 1599 г. в рукописном русско-англ. словаре. Возм. Этимологический словарь Макса Фасмера
- матка — См.: 1. матица 2. мать Толковый словарь Даля
