Оспа натуральная
О́спа натуральная
(variola vera)
острая высококонтагиозная болезнь вирусной природы, характеризуется цикличностью, тяжелым течением, интоксикацией, лихорадкой, сыпью на коже и слизистых оболочках.
В нашей стране оспа была ликвидирована к 1936 г. благодаря обязательному оспопрививанию. В 1958 г. на XI сессии Всемирной ассамблеи здравоохранения по предложению советской делегации было принято научно обоснованное предложение о повсеместной ликвидации натуральной оспы. СССР безвозмездно передал ВОЗ свыше 1,5 млрд. доз оспенной вакцины, помогал налаживанию ее производства в ряде стран. Советские специалисты проводили большую работу по лабораторной диагностике оспы, участвовали в ликвидации оспы в этих странах. Огромная по своим масштабам программа массовой вакцинации населения, своевременное выявление и изоляция заболевших завершились победой над оспой. В 1980 г. на XXXIII сессии ВОЗ было официально объявлено о ликвидации оспы на земном шаре и подчеркнута роль СССР в борьбе с этой болезнью. Несмотря на ликвидацию О. н. на нашей планете, нет полной гарантии того, что не появятся новые случаи заболеваний, поэтому необходимо осуществлять эпидемиологическое наблюдение с целью максимально раннего выявления подозрительных на заболевание О. н.
Этиология. Возбудитель оспы — самый крупный вирус, относится к семейству поксвирусов. Он устойчив к низким температурам и высушиванию, длительно сохраняется в корочках оспенных пустул. В пораженных оспенным вирусом клетках у человека и восприимчивых к нему животных обнаруживают характерные цитоплазматические включения — так называемые тельца Гуарниери.
Эпидемиология. Источником возбудителя инфекции является только больной человек, который заразен с последних дней инкубационного периода и до полного отпадения корочек, но наиболее опасен в период «цветения» сыпи и вскрытия оспенных пустул. Заражение происходит воздушно-капельным путем при рассеивании вируса с капельками слизи и слюны, особенно при кашле и чиханье, а также при общении с больным, при соприкосновении с его вещами или предметами обстановки, загрязненными слизью, гноем и корочками с пораженной кожи, фекалиями, мочой больного, содержащими вирус. Восприимчивость к оспе всеобщая.
Патогенез. Оспенный вирус проникает в организм человека через слизистую оболочку верхних дыхательных путей, реже через кожу и попадает в регионарные лимфатические узлы, где размножается. Через 1—2 дня он появляется в крови, откуда заносится в кожу, печень, костный мозг и другие органы. Вирус размножается и формирует очаги поражения в коже и слизистых оболочках рта, языка, глотки, гортани и трахеи. Токсин вируса вызывает дистрофию и воспалительные изменения паренхиматозных органов.
Иммунитет после перенесенной болезни стойкий, обычно пожизненный. Путем активной иммунизации (Иммунизация) оспенной вакциной создается искусственный иммунитет, но его продолжительность и напряженность слабее.
Клиническая картина. Различают несколько клинических форм натуральной оспы: среднетяжелую (рассеянная оспа), легкую (вариолоид, оспа без сыпи, оспа без температуры); тяжелую, к которой относят оспу с геморрагическими проявлениями (оспенная пурпура, пустулезно-геморрагическая, или черная, оспа) и сливную оспу (рис. 1—18). Инкубационный период от 7 до 15 дней, чаще 10—12 дней.
Среднетяжелая форма. Выделяют несколько периодов течения болезни: продромальный, высыпания, нагноения, подсыхания пустул и реконвалесценции. Болезнь начинается остро, с озноба, повышения температуры до 39,5—40°. Появляются тошнота, рвота, мучительная головная боль и боль в области крестца. У детей возможны судороги. Отмечается воспаление слизистой оболочки мягкого неба и носоглотки. На 2—3-й день болезни иногда появляется продромальная сыпь, сначала на лице, затем на конечностях и туловище; сыпь может напоминать коревую и скарлатинозную. В течение 12—24 ч она исчезает бесследно.
К концу продромального периода, на 3—4-й день болезни, резко снижается температура, общее состояние улучшается. На этом фоне относительного благополучия появляется оспенная сыпь. Прежде всего она возникает на слизистых оболочках рта, мягкого неба, носоглотки, конъюнктиве, затем на коже вначале на лице, волосистой части головы, шее, потом на руках, туловище и ногах. Наиболее интенсивна она на лице, предплечьях, тыльных поверхностях кистей; характерно наличие сыпи на ладонях и стопах. Первоначально сыпь имеет вид выпуклых розовых пятен диаметром 2—3 мм. Затем они преобразуются в узелки-папулы медно-красного цвета размером с горошину, плотные на ощупь. К 5—6-му дню с момента высыпания узелки превращаются в пузырьки. Вокруг каждого элемента образуется воспалительный венчик, в центре его часто наблюдается втяжение. К 7—8-му дню пузырьки превращаются в пустулы. Период нагноения сопровождается подъемом температуры и резким ухудшением самочувствия больного. Наблюдается резкий отек кожи, особенно лица. Оспенная сыпь, располагаясь по краю века, травмирует роговицу, а присоединяющаяся вторичная бактериальная флора вызывает тяжелое поражение глаз с возможной потерей зрения. Носовые ходы заполняются гнойным экссудатом. Изо рта исходит зловонный запах. Отмечается мучительная боль при глотании, разговоре, мочеиспускании, дефекации, что обусловлено одновременным появлением пузырьков на слизистой оболочке бронхов, конъюнктив, уретры, влагалища, пищевода, прямой кишки, где они быстро превращаются в эрозии и язвочки. Тоны сердца становятся глухими, развиваются тахикардия, гипотензия. В легких выслушиваются влажные хрипы. Печень и селезенка увеличиваются. Сознание спутанное, наблюдается бред. Период нагноения переходит, в следующий период — период подсыхания оспенных пустул. К 15—17-му дню болезни начинается образование корок, сопровождающееся сильным зудом. Состояние больного постепенно улучшается, температура нормализуется, на месте отпавших корок остаются красноватые пятна, а у людей со смуглой кожей — пятна депигментации. При глубоком поражении пигментного слоя дермы после отпадения корок образуются стойкие, обезображивающие лучистые рубцы, особенно заметные на лице. В неосложненных случаях болезнь продолжается 5—6 недель.
Легкая форма. Вариолоид характеризуется коротким течением болезни, небольшим количеством элементов, отсутствием их нагноения, наблюдался у лиц, привитых против оспы. Рубцы при вариолоиде не образуются. С отпадением корочек болезнь заканчивается. При оспе без сыпи лишь в начальном периоде наблюдаются характерные для О. н. симптомы: повышение температуры, головная боль и боль в области крестца. Болезнь продолжается 3—4 дня. Оспа без температуры: на коже и слизистых оболочках появляется скудная узелково-пузырьковая сыпь; общее состояние не нарушается. Распознавание оспы без сыпи и оспы без температуры возможно лишь в очаге инфекции. К легкой форме оспы относится аластрим (синоним: белая оспа, малая оспа), встречавшийся в странах Южной Америки и Африки. Эта форма отличается наличием сыпи белого цвета, не оставляющей рубцов.
Тяжелая форма. При оспенной пурпуре инкубационный период укорочен. Температура с первого дня болезни поднимается до 40,5°. Характерны множественные кровоизлияния в кожу, слизистые оболочки и конъюнктиву. Наблюдаются кровотечения из носа, легких, желудка, почек.
При пустулезно-геморрагической оспе инкубационный период также укорочен. Отмечается высокая температура, токсикоз. Геморрагические проявления развиваются уже в период образования папул, но особенно интенсивно — в период образования пустул, содержимое которых становится кровянистым и придает им вначале темно-коричневый, а затем черный цвет (черная оспа). В мокроте, рвотных массах, моче обнаруживается кровь. Возможно развитие геморрагической пневмонии.
Сливной оспе свойственна обильная сыпь, очень быстро распространяющаяся по всему телу, включая волосистую часть головы, лицо, слизистые оболочки верхних дыхательных путей и конъюнктиву. Пузырьки быстро превращаются в гнойнички, сливающиеся между собой. Болезнь протекает с постоянной высокой температурой, тяжелым токсикозом.
Осложнения. Наиболее часты бронхит, пневмония, абсцессы кожи и слизистых оболочек, флегмона, отит, орхит. Возможны энцефалит, энцефаломиелит, менингит, миокардит, инфекционный эндомиокардит, острый психоз. Поражение роговицы сосудистой оболочки глаза ведет к частичной или полной потере зрения.
Диагноз. При подозрении на наличие у больного О. н., основанном на клинической картине, должен быть срочно собран консилиум из ведущих специалистов. Для подтверждения диагноза пользуются лабораторными методами исследования. Для обнаружения возбудителя исследуют содержимое везикул, пустул, соскобы из папул, корочек, смывы из ротовой полости, кровь. Основной метод исследования — электронная микроскопия (см. Микроскопические методы исследования). Ценным диагностическим методом, начиная с 5—6-го дня болезни, является определение титра специфических антител с помощью реакции торможения гемагглютинации.
Лечение проводят в специально оборудованном стационаре. Специфических средств лечения нет. Особое значение придается уходу за больными, местной терапии при поражении глаз, ротовой полости, ушей и др. В случаях тяжелого течения болезни проводится интенсивная дезинтоксикационная терапия путем введения водно-электролитных и белковых растворов. Для лечения осложнений обязательно применение антибиотиков широкого спектра действия. Выздоровевших выписывают из стационара после полного отпадения корочек и чешуек.
Прогноз зависит от клинической формы болезни. При тяжелых формах исход, как правило, летальный, легкие формы заканчиваются выздоровлением.
Профилактика. Правильная и своевременная организация противоэпидемических мероприятий (Противоэпидемические мероприятия) гарантирует локализацию очага болезни. Медработники, в первую очередь участковой сети, в случае, если у больного заподозрена О. н., обязаны выполнить все мероприятия, предусмотренные для обеспечения охраны территории (см. Санитарная охрана территории) от завоза и распространения карантинных болезней (Карантинные болезни). План этих мероприятий составляется с органами здравоохранения в соответствии с конкретными условиями. Важной мерой профилактики всегда являюсь оспопрививание, предложенное англ. врачом Э. Дженнером (Е. Jenner) еще в 1796 г. — оно сохраняет свое значение как метод экстренной профилактики в случае появления этой болезни.
При возникновении О. н. больных и лиц, подозрительных на заболевание, немедленно изолируют и госпитализируют в специально оборудованный стационар (см. Изоляция инфекционных больных). Больного направляют в стационар в сопровождении медработника, при этом следует соблюдать режим, предупреждающий рассеивание инфекции. Лиц, соприкасавшихся с больным О. н. или вещами больных, изолируют для медицинского наблюдения ни 14 дней. Наряду с вакцинацией им должна быть проведена экстренная профилактика: в течение 4—6 дней внутримышечно вводят донорский противооспенный гамма-глобулин (0,5—1,0 мл на 1 кг массы тела) и назначают внутрь противовирусный препарат метисазон (взрослым — 0,6 г 2 раза в день, детям — 10 мг на 1 кг массы тела).
О каждом случае подозрения на О. н. необходимо немедленно сообщить в СЭС и отдел здравоохранения. В очаге О. н. проводят текущую и заключительную дезинфекцию (Дезинфекция).
Библиогр.: Руднев Г.П. Клиника карантинных инфекций, с. 101, М., 1972, Чалисов И.А. и Хазанов А.Т. Руководство по патологоанатомической диагностике важнейших заболеваний человека, с. 128, Л., 1980.
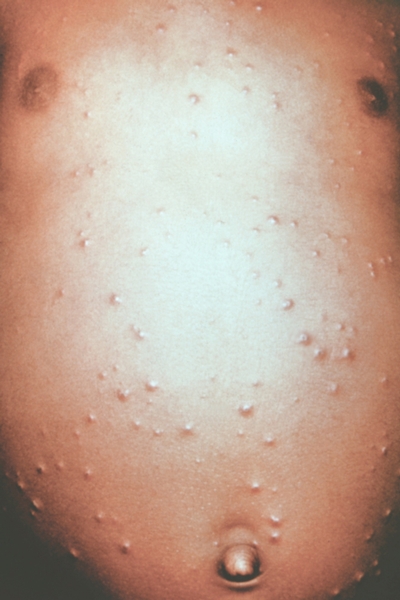
Рис. 4. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания).
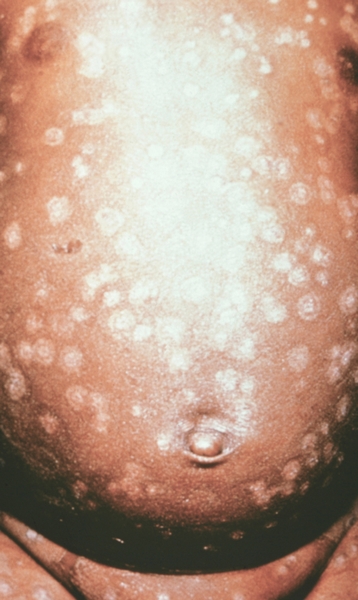
Рис. 9. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустуи шелушения): шелушение (20-й день высыпания).
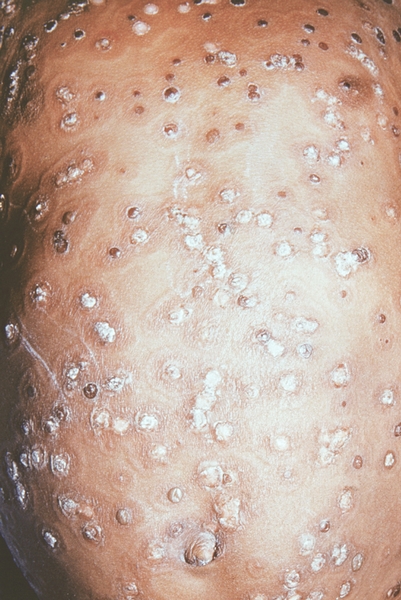
Рис. 8. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания).
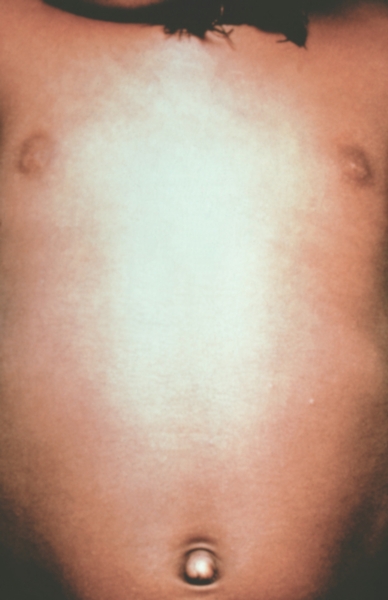
Рис. 2. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (единичные папулы на 2-й день высыпания).
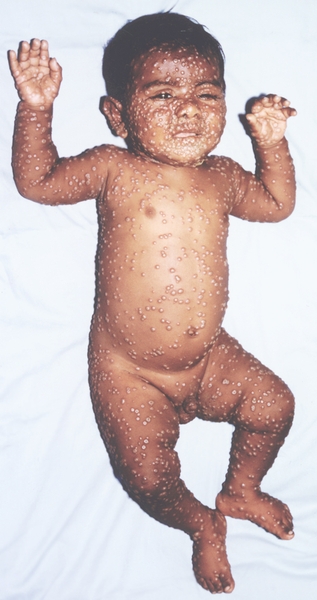
Рис. 1. Общий вид ребенка, больного натуральной оспой: пустулезная сыпь (8-й день высыпания).
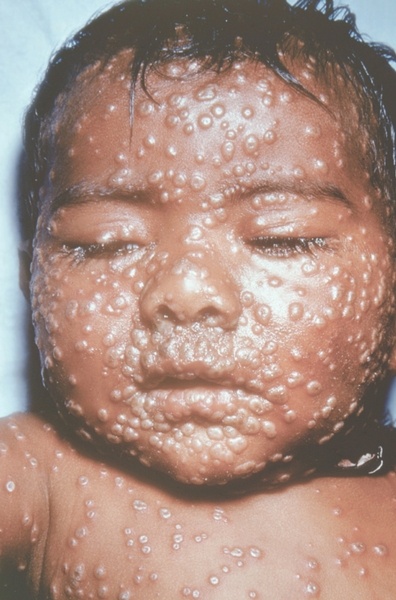
Рис. 14. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (6-й день высыпания). Фотография ВОЗ.
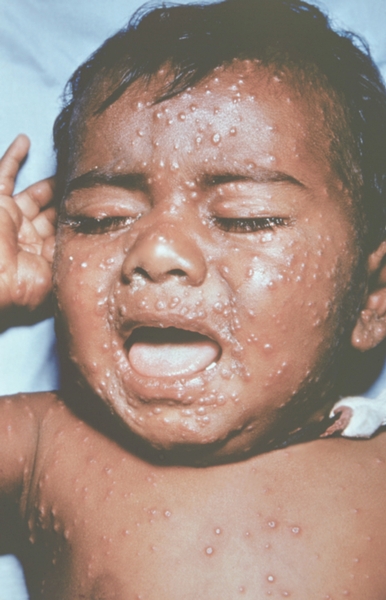
Рис. 13. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь с единичными пустулами (5-й день высыпания). Фотография ВОЗ.
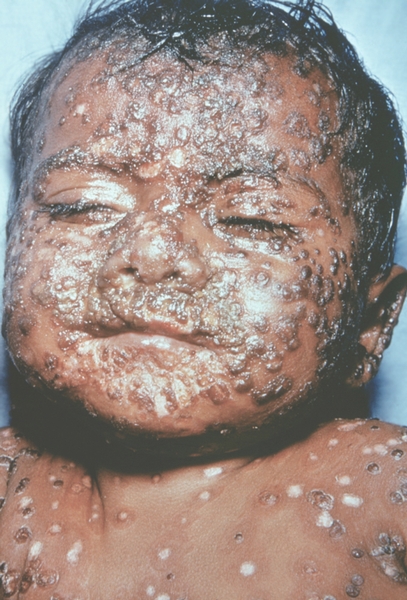
Рис. 17. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): образование корочек (13-й день высыпания). Фотография ВОЗ.
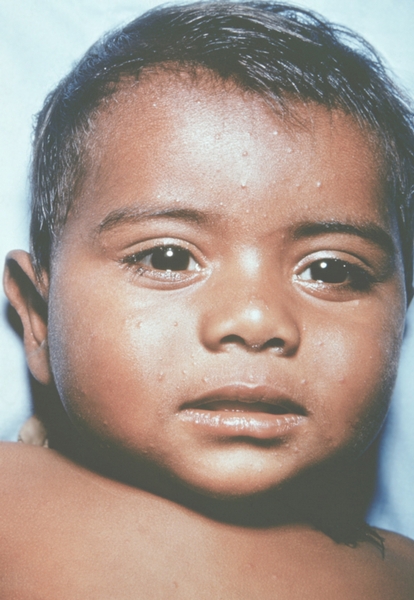
Рис. 11. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
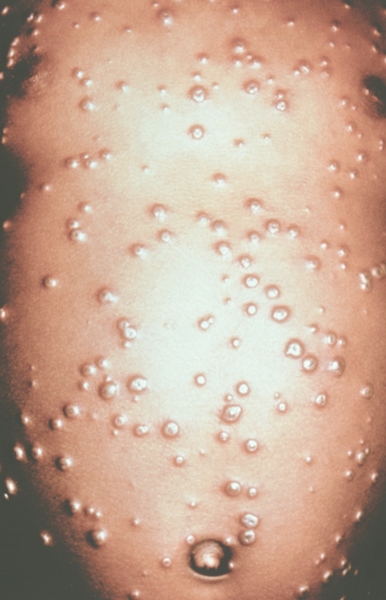
Рис. 6. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания).
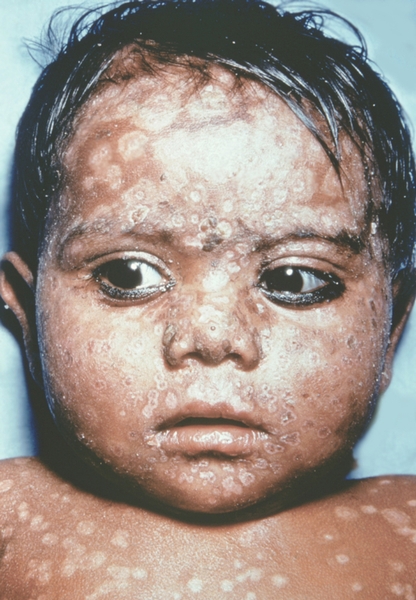
Рис. 18. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пятна после отпадания корочек (20-й день высыпания). Фотография ВОЗ.

Рис. 16. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания). Фотография ВОЗ.
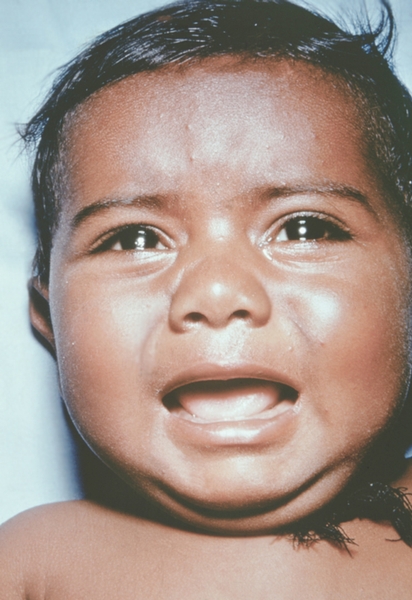
Рис. 10. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): папулезная сыпь (2-й день высыпания). Фотография ВОЗ.
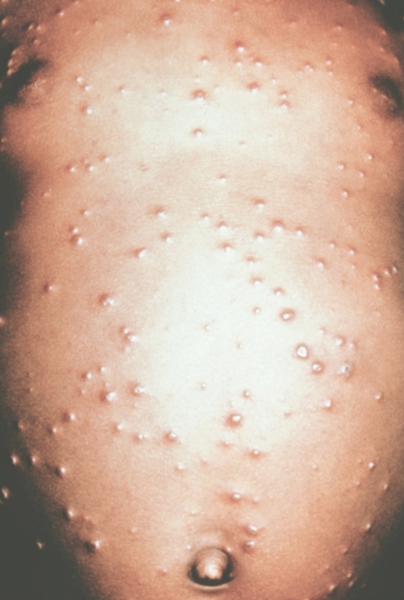
Рис. 5. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (5-й день высыпания).
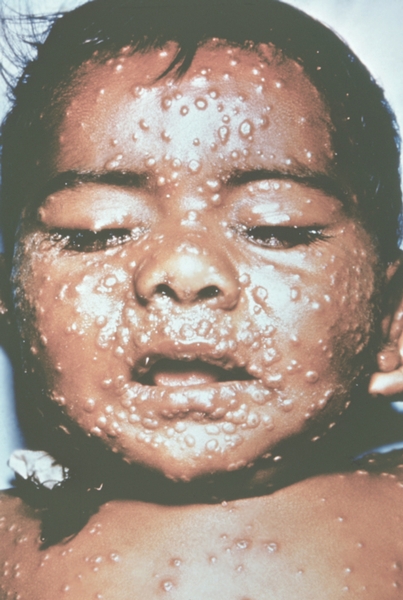
Рис. 15. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (7-й день высыпания). Фотография ВОЗ.
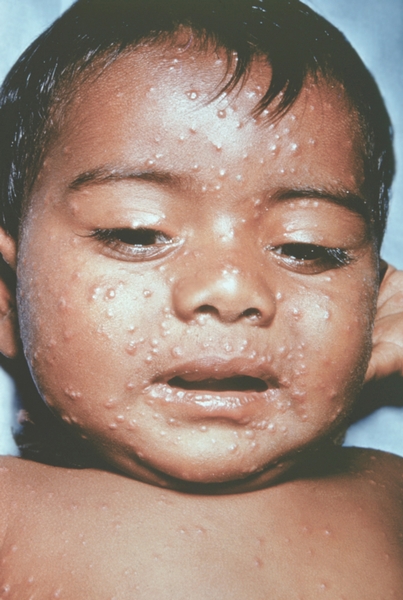
Рис. 12. Лицо ребенка, больного натуральной оспой (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (4-й день высыпания). Фотография ВОЗ.
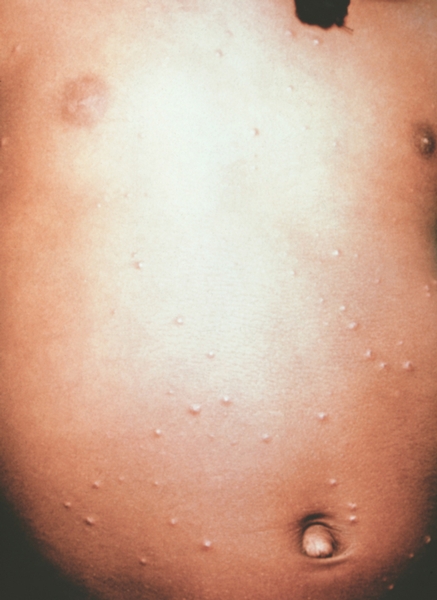
Рис. 3. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): везикулезная сыпь (3-й день высыпания).
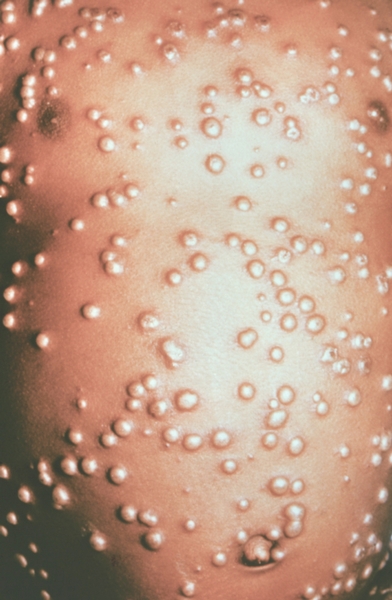
Рис. 7. Грудь и живот ребенка, больного натуральной оспой в различные периоды болезни (развитие элементов сыпи от папул до пустул и шелушения): пустулезная сыпь (8-й день высыпания).
Значения в других словарях
- оспа натуральная — Острое, особо опасное эпидемическое заболевание человека и ряда животных, характеризующееся высокой летальностью. Возбудитель О. н. – ДНК–геномный ортопоксвирус. При О.н. поражаются кожа и слизистые оболочки больного. Благодаря разработанной англ. Микробиология. Словарь терминов
- ОСПА НАТУРАЛЬНАЯ — мед. Натуральная оспа — острая вирусная инфекция, протекавшая с выраженной интоксикацией и кожными высыпаниями. Этиология. Возбудитель — вирус натуральной оспы рода Orthopoxvirus. Справочник по болезням
- оспа натуральная — Натуральная оспа — острая вирусная инфекция, протекавшая с выраженной интоксикацией и кожными высыпаниями. Этиология. Возбудитель — вирус натуральной оспы рода Orthopoxvirus. Медицинский словарь
- ОСПА НАТУРАЛЬНАЯ — ОСПА НАТУРАЛЬНАЯ — карантинное заболевание человека. Вызывается вирусом. Характеризуется лихорадкой и сыпью, оставляющей рубцы. Передается от больного через воздух и предметы. Большой энциклопедический словарь
